علاج إدمان برافاماكس (Pravamax) ممكن وفعّال عند التدخل المبكر، ويعتمد على سحب السموم تحت إشراف طبي وبرامج تأهيل نفسي متكاملة. تشير المعايير الحديثة مثل DSM-5 إلى أن اضطرابات استخدام الأدوية تتطلب خطة علاجية شاملة تشمل الجانب الجسدي والسلوكي. وتصل نسب التعافي إلى أكثر من 70% عند الالتزام ببرنامج علاجي متخصص.
برافاماكس يُستخدم في الأساس لعلاج بعض الاضطرابات العصبية أو النفسية، لكن إساءة استخدامه قد تؤدي إلى الاعتماد الجسدي والنفسي، خاصة مع زيادة الجرعات دون إشراف طبي. وهنا تظهر أعراض مثل التعود، صعوبة التوقف، واضطرابات المزاج، وهي مؤشرات واضحة لاضطراب استخدام الدواء وفق التصنيفات العالمية مثل ICD-11.
تتراوح مدة علاج إدمان برافاماكس عادة من 2 إلى 12 أسبوعًا حسب الحالة، وتشمل مراحل سحب السموم، العلاج النفسي، ومنع الانتكاسة. اختيار مركز متخصص في علاج الإدمان يرفع فرص الشفاء بشكل كبير، ويمنح المريض بيئة آمنة للعودة إلى حياته الطبيعية.
ما هو دواء برافاماكس؟
دواء برافاماكس هو أحد الأدوية المؤثرة على الجهاز العصبي المركزي، ويُستخدم في بعض الحالات العصبية أو النفسية وفقًا لتركيبه الدوائي. قد يؤدي سوء استخدامه إلى اضطراب استخدام المواد كما هو مُعرّف في DSM-5. وتظهر خطورته عند الاستخدام خارج الإشراف الطبي، حيث يمكن أن يسبب اعتمادًا جسديًا ونفسيًا.
الاسم العلمي والتركيب الدوائي
- يحتوي برافاماكس على مادة فعالة تؤثر على النواقل العصبية مثل الدوبامين أو GABA
- يعمل على تعديل النشاط الكهربائي والكيميائي في الدماغ
- يؤثر بشكل مباشر على مراكز المزاج والسلوك
هذا التأثير العصبي هو ما يجعله عرضة لإساءة الاستخدام في بعض الحالات.
استخداماته الطبية المشروعة
- علاج بعض الاضطرابات العصبية
- تقليل القلق أو التوتر في حالات محددة
- تحسين بعض الأعراض النفسية تحت إشراف طبي
الاستخدام يكون آمنًا فقط عند الالتزام بالجرعات التي يحددها الطبيب.
كيف يؤثر على الجهاز العصبي؟
- يغير توازن المواد الكيميائية داخل الدماغ
- يؤثر على نظام المكافأة العصبي (Reward System)
- قد يسبب شعورًا بالراحة أو التحسن المؤقت
هذا التأثير قد يتحول إلى اعتماد مع الاستخدام المتكرر أو بجرعات زائدة.
هل برافاماكس يسبب الإدمان وفق DSM-5 و ICD-11؟
- نعم، يمكن أن يؤدي إلى اضطراب استخدام المواد
- تشمل العلامات:
- فقدان السيطرة على الاستخدام
- الاستمرار رغم الأضرار
- ظهور أعراض انسحاب
وفق ICD-11 يتم تصنيفه ضمن اضطرابات الاعتماد الدوائي عند توافر هذه المعايير.

كيف يحدث إدمان برافاماكس؟
يحدث إدمان برافاماكس نتيجة تأثيره المباشر على كيمياء الدماغ، خاصة نظام المكافأة المرتبط بالدوبامين. مع الاستخدام المتكرر، يتطور ما يُعرف بـ الاعتماد الجسدي والنفسي وفق معايير DSM-5، مما يجعل التوقف صعبًا دون تدخل طبي. ويبدأ الأمر غالبًا باستخدام طبي ثم يتحول تدريجيًا إلى سوء استخدام.
آلية الإدمان (Dependence vs Addiction)
- الاعتماد الجسدي (Dependence): حاجة الجسم للدواء لتجنب أعراض الانسحاب
- الإدمان (Addiction): سلوك قهري للاستمرار في التعاطي رغم الأضرار
- يحدث خلل في تنظيم الدوبامين داخل الدماغ
الفرق مهم لأن الإدمان يشمل جانبًا سلوكيًا ونفسيًا وليس فقط جسديًا.
تأثير الجرعات الزائدة وسوء الاستخدام
- زيادة الجرعة دون إشراف طبي
- استخدام الدواء لفترات أطول من الموصى بها
- تناول الدواء بطرق غير طبية
هذه الممارسات تسرّع من تطور الاعتماد وتحوله إلى إدمان كامل.
دور الدماغ والدوبامين في الإدمان
- تنشيط مفرط لمراكز المكافأة (Reward Circuit)
- إفراز الدوبامين بشكل غير طبيعي
- تقليل استجابة الدماغ للمكافآت الطبيعية
بمرور الوقت، يصبح الدماغ معتمدًا على الدواء للشعور بالراحة أو التوازن.
كيف يتحول الاستخدام الطبي إلى إدمان؟
- يبدأ باستخدام موصوف طبيًا
- يلاحظ المريض تأثيرًا مريحًا فيزيد الجرعة
- يتطور التحمل (Tolerance) ويحتاج لجرعات أعلى
- تظهر أعراض انسحاب عند التوقف
هذه الدورة تُعد من أهم مؤشرات اضطراب استخدام الدواء وفق ICD-11.
قد يهمك معرفة: برامج علاج إدمان المخدرات
أسباب وعوامل خطر إدمان برافاماكس
تتعدد أسباب إدمان برافاماكس بين عوامل دوائية ونفسية وبيئية، وغالبًا ما تتداخل معًا لتزيد من احتمالية حدوث اضطراب استخدام المواد وفق DSM-5. ولا يرتبط الإدمان بسبب واحد فقط، بل هو نتيجة تراكم عوامل خطر مع غياب الإشراف الطبي. فهم هذه العوامل يساعد على الوقاية والتدخل المبكر.
الاستخدام بدون إشراف طبي
- تناول برافاماكس دون وصفة طبية
- عدم الالتزام بالجرعات المحددة
- الاعتماد على تجارب الآخرين بدل الطبيب
هذا يزيد من احتمالية سوء الاستخدام وتطور الاعتماد بشكل سريع.
زيادة الجرعة أو مدة الاستخدام
- رفع الجرعة للحصول على نفس التأثير (Tolerance)
- استخدام الدواء لفترات أطول من الموصى بها
- تكرار الجرعات بشكل عشوائي
هذه العوامل تؤدي إلى تغيرات في كيمياء الدماغ وتعزز الإدمان.
التاريخ المرضي النفسي
- الإصابة بـ القلق أو الاكتئاب
- اضطرابات النوم المزمنة
- اضطرابات الشخصية
هذه الحالات تزيد من الاعتماد النفسي على الدواء كوسيلة للهروب أو التكيف.
العوامل الوراثية والبيئية
- وجود تاريخ عائلي للإدمان
- التعرض لضغوط نفسية أو صدمات
- بيئة مشجعة على تعاطي الأدوية
تلعب هذه العوامل دورًا كبيرًا في زيادة القابلية للإدمان وفق ICD-11.
ضعف الوعي بمخاطر الدواء
- الاعتقاد أن الأدوية آمنة دائمًا
- تجاهل التحذيرات الطبية
- عدم معرفة أعراض الإدمان المبكرة
هذا يؤدي إلى تأخر اكتشاف المشكلة حتى تتفاقم.

أعراض إدمان برافاماكس
تظهر أعراض إدمان برافاماكس تدريجيًا وتشمل جوانب جسدية ونفسية وسلوكية، وهي تتوافق مع معايير اضطراب استخدام المواد في DSM-5. التعرف المبكر على هذه الأعراض يزيد فرص علاج إدمان برافاماكس ويمنع تطور الحالة. وغالبًا ما تتفاقم الأعراض مع الاستمرار في التعاطي دون تدخل طبي.
الأعراض الجسدية
- اضطرابات النوم (أرق أو نوم مفرط)
- دوخة وصداع مستمر
- تعب وإرهاق عام
- رعشة أو ضعف في التركيز
- تغيرات في الشهية
هذه الأعراض تعكس تأثير الدواء المباشر على الجهاز العصبي المركزي.
الأعراض النفسية
- القلق والتوتر المستمر
- الاكتئاب أو فقدان الاهتمام
- تقلبات مزاجية حادة
- الشعور بالاعتماد على الدواء لتحسين الحالة
تُعد هذه المؤشرات من العلامات الأساسية وفق التصنيف ICD-11.
الأعراض السلوكية
- زيادة الجرعة دون استشارة طبية
- العجز عن التوقف رغم الرغبة
- الانعزال عن الأسرة والمجتمع
- إهمال العمل أو الدراسة
هذه السلوكيات تشير إلى فقدان السيطرة، وهو جوهر الإدمان.
أعراض الانسحاب عند التوقف
- قلق شديد وتوتر
- أرق حاد
- تعرق ورعشة
- رغبة ملحة في التعاطي (Craving)
ظهور هذه الأعراض عند التوقف مؤشر واضح على الاعتماد الجسدي.
قد يهمك الاطلاع علي: طرق علاج إدمان زاناكس
مضاعفات إدمان برافاماكس على المدى الطويل
إدمان برافاماكس لا يتوقف عند الأعراض الظاهرة، بل قد يؤدي إلى مضاعفات صحية ونفسية خطيرة مع الاستمرار في التعاطي. وفق تصنيفات DSM-5 وICD-11، فإن اضطراب استخدام المواد المزمن يرتبط بتدهور تدريجي في وظائف الدماغ والحياة اليومية. وتزداد حدة هذه المضاعفات كلما تأخر التدخل العلاجي.
تأثيره على الدماغ والجهاز العصبي
- خلل في توازن النواقل العصبية مثل الدوبامين
- ضعف الذاكرة والتركيز
- بطء في الاستجابة الذهنية
هذا التأثير قد يصبح دائمًا في بعض الحالات مع الاستخدام طويل المدى.
اضطرابات نفسية مزمنة
- الاكتئاب الحاد
- نوبات القلق أو الهلع
- اضطرابات المزاج
هذه الحالات قد تتطلب علاجًا نفسيًا طويل الأمد حتى بعد التوقف عن الدواء.
ضعف الأداء الوظيفي والاجتماعي
- تراجع في الأداء المهني أو الدراسي
- فقدان العلاقات الاجتماعية
- صعوبة في الالتزام بالمسؤوليات
الإدمان يؤثر بشكل مباشر على جودة الحياة والاستقرار اليومي.
خطر الانتكاس أو الاعتماد على مواد أخرى
- التحول لتعاطي أدوية أو مواد أخرى
- زيادة خطر الانتكاس بعد التوقف
- الاعتماد النفسي المستمر
تُظهر الدراسات أن نسب الانتكاس قد تتجاوز 40% بدون برامج تأهيل متكاملة.
مضاعفات صحية عامة
- اضطرابات في النوم المزمن
- ضعف عام في المناعة
- إجهاد بدني مستمر
هذه المضاعفات تؤثر على الصحة العامة وتزيد من الحاجة للتدخل الطبي.
كيف يتم تشخيص إدمان برافاماكس طبيًا
تشخيص إدمان برافاماكس يتم من خلال تقييم طبي ونفسي شامل يعتمد على معايير DSM-5 وICD-11 لتحديد وجود اضطراب استخدام المواد. لا يقتصر التشخيص على الأعراض الظاهرة فقط، بل يشمل نمط الاستخدام وتأثيره على حياة المريض. التشخيص المبكر يرفع فرص التعافي ويقلل من المضاعفات.
معايير DSM-5 لتشخيص اضطراب تعاطي الأدوية
- فقدان السيطرة على استخدام برافاماكس
- الرغبة الشديدة في التعاطي (Craving)
- الاستمرار رغم الأضرار الصحية أو الاجتماعية
- ظهور التحمل (Tolerance) وأعراض الانسحاب
تشخيص الحالة يتم عند توافر عدد معين من هذه المعايير خلال 12 شهرًا.
التقييم النفسي والسلوكي
- تحليل الحالة المزاجية (اكتئاب – قلق)
- تقييم السلوكيات المرتبطة بالتعاطي
- قياس درجة الاعتماد النفسي
يساعد هذا التقييم في تحديد شدة الإدمان ووضع خطة علاج مناسبة.
الفحوصات الطبية اللازمة
- تحاليل دم لتقييم الحالة العامة
- فحص وظائف الكبد والكلى
- متابعة العلامات الحيوية
هذه الفحوصات ضرورية لتحديد مدى تأثير الدواء على الجسم.
تحديد درجة شدة الإدمان
- خفيف: ظهور 2–3 أعراض
- متوسط: 4–5 أعراض
- شديد: 6 أعراض أو أكثر
هذا التصنيف يساعد في اختيار البرنامج العلاجي المناسب لكل حالة.
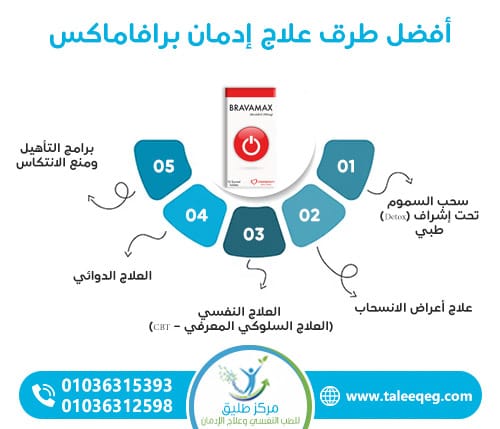
أفضل طرق علاج إدمان برافاماكس
علاج إدمان برافاماكس يعتمد على خطة متكاملة تشمل سحب السموم والعلاج النفسي وإعادة التأهيل، وفق بروتوكولات طبية معتمدة تتماشى مع DSM-5 وICD-11. الهدف ليس فقط التوقف عن الدواء، بل علاج أسباب الإدمان ومنع الانتكاس. وتصل نسب النجاح إلى 60–80% مع الالتزام ببرنامج علاجي متخصص.
1. سحب السموم (Detox) تحت إشراف طبي
- إيقاف الدواء بشكل تدريجي وآمن
- مراقبة أعراض الانسحاب على مدار 24 ساعة
- استخدام أدوية داعمة لتقليل الأعراض
تستمر هذه المرحلة عادة من 5 إلى 10 أيام حسب شدة الحالة.
2. علاج أعراض الانسحاب
- أدوية مهدئة للقلق والتوتر
- تنظيم النوم وعلاج الأرق
- دعم جسدي لتعويض نقص الطاقة
السيطرة على هذه الأعراض تمنع الانتكاس في المراحل الأولى.
3. العلاج النفسي (CBT – العلاج السلوكي المعرفي)
- تعديل الأفكار المرتبطة بالإدمان
- تدريب المريض على التحكم في الرغبة (Craving)
- تطوير مهارات التعامل مع الضغوط
يُعد من أكثر الأساليب فعالية في علاج اضطراب استخدام المواد.
4. العلاج الدوائي (إن لزم)
- أدوية لعلاج الاكتئاب أو القلق المصاحب
- مثبتات مزاج في بعض الحالات
- تنظيم كيمياء الدماغ بعد التوقف
يتم ذلك فقط تحت إشراف طبي متخصص.
5. برامج التأهيل ومنع الانتكاس
- جلسات دعم فردي وجماعي
- خطط متابعة طويلة المدى
- تدريب على تجنب المحفزات
هذه المرحلة ضرورية للحفاظ على التعافي وتقليل نسب الانتكاس.
مقال قد يهمك الاطلاع عليه: مخاطر علاج الإدمان في المنزل
هل يمكن علاج إدمان برافاماكس في المنزل؟
علاج إدمان برافاماكس في المنزل ممكن في حالات محدودة وخفيفة جدًا، لكنه غالبًا غير آمن طبيًا بسبب احتمالية حدوث أعراض انسحاب غير متوقعة. وفق تصنيفات DSM-5 وICD-11، فإن اضطرابات استخدام المواد المتوسطة إلى الشديدة تحتاج إلى إشراف طبي مباشر لتجنب المضاعفات. لذلك يُعتبر علاج إدمان برافاماكس المنزلي خيارًا استثنائيًا وليس أساسيًا.
متى يمكن التفكير في العلاج المنزلي؟
- حالات إدمان خفيفة جدًا وتحت إشراف طبي
- عدم وجود تاريخ مرضي نفسي شديد
- توفر دعم أسري قوي ومتابعة يومية
- إمكانية التواصل المستمر مع طبيب مختص
في هذه الحالات فقط يمكن تطبيق خطة علاج منزلية محدودة.
مخاطر العلاج المنزلي بدون إشراف طبي
- تفاقم أعراض الانسحاب بشكل مفاجئ
- عودة سريعة للتعاطي (Relapse)
- عدم القدرة على السيطرة على القلق والأرق
- احتمالية حدوث مضاعفات نفسية حادة
هذه المخاطر تجعل العلاج المنزلي غير مناسب لمعظم الحالات.
الفرق بين العلاج المنزلي والمركز المتخصص
- في المنزل: إشراف محدود ودعم غير كافٍ
- في المركز: مراقبة طبية 24 ساعة
- في المنزل: خطر انتكاس أعلى
- في المركز: برامج تأهيل نفسي وسلوكي متكاملة
المراكز المتخصصة توفر بيئة علاجية أكثر أمانًا واستقرارًا.
لماذا يفضل العلاج داخل مركز متخصص؟
- متابعة طبية دقيقة لأعراض الانسحاب
- تدخل سريع في حالة الطوارئ
- برامج علاج نفسي منظمة
- تقليل نسب الانتكاس إلى أقل من 30%
لذلك يُعتبر علاج إدمان برافاماكس داخل مركز متخصص الخيار الأكثر أمانًا وفعالية.
مدة علاج إدمان برافاماكس
تختلف مدة علاج إدمان برافاماكس حسب شدة الإدمان والحالة الصحية والنفسية للمريض، لكنها غالبًا تتراوح بين 2 إلى 12 أسبوعًا. يتم تقسيم علاج إدمان برافاماكس إلى مراحل تشمل سحب السموم والتأهيل النفسي، وفق بروتوكولات علاج اضطراب استخدام المواد في DSM-5 وICD-11. كلما كان التدخل مبكرًا، كانت مدة علاج إدمان برافاماكس أقصر وأكثر استقرارًا.
مدة مرحلة سحب السموم (Detox)
- تستمر عادة من 5 إلى 14 يومًا
- يتم فيها تقليل الدواء تدريجيًا أو إيقافه تحت إشراف طبي
- مراقبة أعراض الانسحاب مثل القلق والأرق والتوتر
هذه المرحلة تهدف إلى تنظيف الجسم من تأثير الدواء بشكل آمن.
مدة العلاج النفسي والتأهيل
- تمتد من 3 إلى 8 أسابيع غالبًا
- تشمل العلاج السلوكي المعرفي (CBT)
- جلسات دعم فردي وجماعي
- تدريب المريض على مهارات منع الانتكاس
هذه المرحلة ضرورية لعلاج الأسباب النفسية للإدمان.
العوامل المؤثرة على مدة العلاج
- مدة استخدام برافاماكس قبل الإدمان
- الجرعة المستخدمة
- وجود اضطرابات نفسية مصاحبة مثل القلق أو الاكتئاب
- استجابة المريض للعلاج
كل هذه العوامل قد تزيد أو تقلل من فترة التعافي.
هل يمكن أن تطول مدة العلاج؟
- نعم، في الحالات الشديدة أو المزمنة
- عند وجود انتكاسات متكررة
- إذا كان هناك إدمان متعدد المواد
في هذه الحالات قد تمتد الخطة العلاجية لأكثر من 3 أشهر.
نسبة الشفاء من إدمان برافاماكس
نسبة الشفاء من إدمان برافاماكس تعتمد على شدة الحالة، مدة التعاطي، ودرجة الالتزام بالبرنامج العلاجي. وفق الدراسات السريرية في علاج اضطراب استخدام المواد (DSM-5)، يمكن أن تتراوح نسب التعافي بين 60% إلى 80% عند تلقي علاج متكامل داخل مركز متخصص. وتزداد فرص النجاح بشكل واضح مع الدعم النفسي والمتابعة طويلة المدى.
نسب التعافي وفق شدة الحالة
- الحالات الخفيفة: تصل نسب الشفاء إلى 80%
- الحالات المتوسطة: تتراوح بين 60% إلى 75%
- الحالات الشديدة: قد تنخفض إلى 50% بدون متابعة مكثفة
كلما كان التدخل مبكرًا، ارتفعت فرص التعافي بشكل ملحوظ.
عوامل نجاح العلاج
- الالتزام بخطة علاج إدمان برافاماكس كاملة دون انقطاع
- وجود دعم أسري قوي أثناء فترة التعافي
- المتابعة النفسية بعد انتهاء علاج إدمان برافاماكس
- الابتعاد عن المحفزات البيئية للإدمان
هذه العوامل تلعب دورًا أساسيًا في تقليل فرص الانتكاس.
دور التأهيل النفسي في رفع نسبة الشفاء
- العلاج السلوكي المعرفي (CBT) يقلل الرغبة في التعاطي
- جلسات الدعم الجماعي تعزز الاستقرار النفسي
- إعادة بناء نمط الحياة يقلل الاعتماد النفسي على الدواء
التأهيل النفسي قد يرفع نسب النجاح بنسبة تصل إلى 30%.
هل يمكن تحقيق شفاء كامل؟
- نعم، يمكن الوصول إلى تعافٍ مستقر وطويل المدى
- لكن يحتاج إلى متابعة مستمرة بعد علاج إدمان برافاماكس
- الالتزام بخطة منع الانتكاس عامل حاسم
الشفاء ليس لحظيًا، بل عملية مستمرة للحفاظ على الاستقرار.
متى يجب التواصل مع مركز متخصص لعلاج الإدمان؟
يجب التواصل مع مركز متخصص لعلاج إدمان برافاماكس فور ظهور علامات فقدان السيطرة على الاستخدام أو أعراض انسحاب متكررة. وفق تصنيفات DSM-5 وICD-11، فإن استمرار التعاطي رغم الأضرار الصحية أو النفسية يعد مؤشرًا واضحًا على اضطراب استخدام المواد الذي يحتاج إلى تدخل طبي متخصص. التدخل المبكر يرفع نسب الشفاء ويقلل المضاعفات بشكل كبير.
علامات فقدان السيطرة على الاستخدام
- عدم القدرة على تقليل الجرعة أو إيقاف الدواء
- استخدام برافاماكس بشكل متكرر رغم النية بالتوقف
- التفكير المستمر في الحصول على الدواء
هذه العلامات تشير إلى بداية تحول الاستخدام إلى إدمان فعلي.
استمرار الاستخدام رغم الأضرار
- تدهور الحالة الصحية أو النفسية
- مشاكل في العمل أو الدراسة بسبب التعاطي
- حدوث توتر في العلاقات الأسرية والاجتماعية
الاستمرار في التعاطي رغم هذه الأضرار يعد معيارًا تشخيصيًا مهمًا في DSM-5.
ظهور أعراض انسحاب عند التوقف
- قلق شديد أو نوبات توتر
- أرق واضطرابات نوم
- رغبة شديدة في العودة للتعاطي (Craving)
هذه الأعراض تعكس اعتمادًا جسديًا ونفسيًا على الدواء.
فشل المحاولات المتكررة للتوقف
- محاولة التوقف أكثر من مرة دون نجاح
- العودة السريعة للاستخدام بعد التوقف
- الحاجة لجرعات أعلى للحصول على نفس التأثير
هذا يدل على تطور الحالة إلى مستوى يحتاج تدخلًا علاجيًا متخصصًا.
كيف تختار أفضل مركز لعلاج إدمان برافاماكس؟
اختيار أفضل مركز لعلاج إدمان برافاماكس خطوة حاسمة في نجاح التعافي، حيث تعتمد النتائج بشكل كبير على جودة البرنامج العلاجي والخبرة الطبية. وفق معايير علاج اضطراب استخدام المواد في DSM-5 وICD-11، يجب أن يكون المركز قادرًا على تقديم علاج متكامل يشمل السحب الآمن للسموم والدعم النفسي طويل المدى. الاختيار الصحيح قد يرفع نسب الشفاء إلى أكثر من 70%.
التراخيص والخبرة الطبية
- وجود ترخيص رسمي من الجهات الصحية
- إشراف أطباء نفسيين متخصصين في علاج الإدمان
- خبرة في التعامل مع حالات الإدمان الدوائي
المراكز المعتمدة طبيًا توفر مستوى أمان أعلى أثناء علاج إدمان برافاماكس.
برامج علاج متكاملة (Detox + تأهيل نفسي)
- سحب السموم تحت إشراف طبي 24 ساعة
- جلسات علاج سلوكي معرفي (CBT)
- برامج منع الانتكاس طويلة المدى
كلما كان البرنامج شاملًا، زادت فرص التعافي المستقر.
السرية والخصوصية في العلاج
- حماية بيانات المريض بشكل كامل
- علاج في بيئة آمنة وغير وصمية
- دعم نفسي يحافظ على كرامة المريض
الخصوصية عامل مهم جدًا خاصة في حالات الإدمان الدوائي.
المتابعة بعد العلاج
- جلسات متابعة بعد الخروج من المركز
- دعم في حالات الانتكاس المحتمل
- خطط تأهيل مجتمعي ونفسي
المتابعة تقلل بشكل كبير من احتمالية العودة للإدمان.
لماذا يُعد مركز طليق خيارًا مناسبًا؟
يُعد مركز طليق لعلاج الإدمان من المراكز التي تهتم بتقديم برامج علاجية متكاملة تجمع بين سحب السموم الآمن والدعم النفسي والتأهيل السلوكي، مع التركيز على متابعة الحالة بعد التعافي. كما يتميز بالاهتمام بالجانب النفسي للمريض وتقديم خطط علاج فردية تناسب كل حالة على حدة، وهو ما يتماشى مع الأساليب الحديثة في علاج الإدمان المعتمدة طبيًا.
نصائح هامة لبدء رحلة التعافي بأمان
بدء رحلة التعافي من إدمان برافاماكس يحتاج إلى خطة واضحة ودعم طبي ونفسي متكامل لتجنب الانتكاس أو المضاعفات. وفقًا لمعايير DSM-5 وICD-11، فإن اضطراب استخدام المواد يتطلب تغييرًا سلوكيًا وبيئيًا بجانب العلاج الطبي لضمان تعافٍ مستقر وطويل المدى. الالتزام بالنصائح الصحيحة في البداية يرفع فرص النجاح بشكل كبير قد يتجاوز 70% عند المتابعة المتخصصة.
الاعتراف بالمشكلة وطلب المساعدة
- الاعتراف بوجود مشكلة إدمان دون إنكار
- اتخاذ قرار مبكر بطلب علاج إدمان برافاماكس
- التواصل مع طبيب أو مركز متخصص
الخطوة الأولى هي الأهم لأنها تحدد مسار التعافي بالكامل.
تجنب التوقف المفاجئ عن برافاماكس
- عدم إيقاف الدواء بشكل مفاجئ
- خطر ظهور أعراض انسحاب حادة
- ضرورة الإشراف الطبي أثناء الإيقاف
التوقف العشوائي قد يؤدي إلى انتكاس سريع أو مضاعفات نفسية.
بناء دعم أسري واجتماعي
- إشراك الأسرة في خطة العلاج
- الابتعاد عن الأشخاص المحفزين للتعاطي
- وجود دعم نفسي مستمر
الدعم الاجتماعي يقلل بشكل كبير من احتمالية الانتكاس.
الالتزام بخطة علاج واضحة
- اتباع برنامج علاجي متخصص خطوة بخطوة
- حضور جلسات العلاج النفسي بانتظام
- الالتزام بالأدوية الموصوفة إن وجدت
الالتزام هو العامل الأساسي لنجاح التعافي.
تغيير نمط الحياة
- تنظيم النوم والغذاء
- ممارسة نشاط بدني خفيف
- الابتعاد عن الضغوط والمحفزات
تغيير نمط الحياة يساعد على استقرار الحالة النفسية بعد علاج إدمان برافاماكس.
الخاتمة
علاج إدمان برافاماكس ممكن وفعال عند التدخل المبكر داخل إطار طبي متخصص يعتمد على سحب السموم الآمن والعلاج النفسي السلوكي وإعادة التأهيل. كلما تم اكتشاف المشكلة مبكرًا، زادت فرص التعافي وانخفضت احتمالية المضاعفات أو الانتكاس وفق معايير DSM-5 وICD-11 الخاصة باضطرابات استخدام المواد.
إدمان برافاماكس لا يتعلق فقط بالتوقف عن الدواء، بل هو حالة طبية وسلوكية تحتاج إلى خطة علاج متكاملة تستهدف الدماغ والسلوك معًا. وتشير الخبرات السريرية إلى أن نسب النجاح قد تتجاوز 70% عند الالتزام ببرنامج علاجي داخل مركز متخصص مع متابعة مستمرة بعد التعافي.
إذا كنت أنت أو أحد المقربين يعاني من أعراض إدمان برافاماكس، فإن طلب المساعدة من مركز علاجي متخصص هو الخطوة الأهم نحو التعافي الآمن واستعادة الحياة الطبيعية.
الأسئلة الشائعة حول علاج إدمان برافاماكس
يمكن أن يتحول الاستخدام العلاجي إلى اعتماد نفسي أو جسدي إذا استمر لفترة طويلة أو تم رفع الجرعات دون إشراف طبي. لكن الالتزام بالجرعات الطبية يقلل هذا الخطر بشكل كبير ويجعل الاستخدام آمنًا في أغلب الحالات.
الاعتماد يعني حاجة الجسم للدواء لتجنب أعراض الانسحاب، بينما الإدمان يشمل سلوكًا قهريًا وفقدان السيطرة رغم الأضرار. الإدمان يُصنف طبيًا كاضطراب سلوكي في DSM-5 وليس مجرد اعتماد جسدي فقط.
لأن الدواء قد يغيّر كيمياء الدماغ المرتبطة بالنوم، فيصبح الجسم معتمدًا عليه لتنظيم الإيقاع العصبي. ومع الوقت يقل إفراز المواد الطبيعية المنظمة للنوم مما يسبب صعوبة التوقف.
ليس كل المستخدمين معرضين للإدمان، فالأمر يعتمد على الجرعة، مدة الاستخدام، والاستعداد النفسي والبيولوجي. الاستخدام الطبي تحت إشراف متخصص يقلل الخطر إلى حد كبير.هل يمكن أن يتحول الاستخدام العلاجي لبرافاماكس إلى إدمان؟
ما الفرق بين الاعتماد على برافاماكس والإدمان الحقيقي؟
لماذا يشعر البعض بأنهم لا يستطيعون النوم بدون برافاماكس
هل كل من يتناول برافاماكس معرض للإدمان