الأمراض النفسية المصاحبة للإدمان تُعرف طبيًا باسم التشخيص المزدوج (Dual Diagnosis) أو الاضطرابات المتزامنة (Co-Occurring Disorders)، وهي حالة يجتمع فيها اضطراب تعاطي المواد مع اضطراب نفسي آخر في الوقت نفسه.
وفق المعايير التشخيصية في الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5) والتصنيف الدولي للأمراض (ICD-11)، يُعد هذا التداخل حالة سريرية معقدة تتطلب تقييمًا نفسيًا وإدمانيًا دقيقًا ومتزامنًا.
تشير الدراسات إلى أن ما يقارب 40–60٪ من مرضى الإدمان يعانون من اضطراب نفسي مصاحب مثل الاكتئاب، القلق، الاضطراب ثنائي القطب أو اضطراب الشخصية الحدّية، ما يجعل العلاج التقليدي المنفصل غير كافٍ.
تكمن خطورة الأمراض النفسية المصاحبة للإدمان في أن كل اضطراب يُغذي الآخر؛ فالمريض قد يلجأ للمخدرات هروبًا من أعراض الاكتئاب أو القلق، بينما يؤدي التعاطي إلى تفاقم الأعراض النفسية واضطراب كيمياء الدماغ. هذه الحلقة المغلقة تزيد من معدلات الانتكاس إذا لم يتم علاج الجانبين في آن واحد.
العلاج المتكامل عادةً ما يستغرق من 3 إلى 6 أشهر في البرامج المكثفة، وقد يمتد أطول حسب شدة الحالة، ويشمل: سحب السموم طبيًا، العلاج الدوائي المنظم، العلاج المعرفي السلوكي، وجلسات الدعم النفسي الفردي والجماعي. وعند تطبيق بروتوكول علاجي صحيح في مركز متخصص، ترتفع نسب الاستقرار والتعافي طويل المدى بشكل ملحوظ مقارنة بالعلاج غير المتخصص.
إذا كنت تبحث عن فهم دقيق للحالة، أو ترغب في اتخاذ قرار علاج إدمان المخدرات بشكل آمن، فمعرفة طبيعة التشخيص المزدوج هي الخطوة الأولى نحو التعافي الحقيقي.
ما هي الأمراض النفسية المصاحبة للإدمان؟ (التشخيص المزدوج)
الأمراض النفسية المصاحبة للإدمان تُعرف طبيًا باسم التشخيص المزدوج (Dual Diagnosis)، وهي اجتماع اضطراب تعاطي المواد مع اضطراب نفسي مستقل في الوقت نفسه.
وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5) والتصنيف الدولي للأمراض (ICD-11)، يجب تقييم الحالتين معًا لضمان علاج متكامل وتقليل خطر الانتكاس.
تشير الإحصاءات إلى أن 40–60٪ من مرضى الإدمان يعانون من اضطراب نفسي مصاحب، ما يجعل العلاج المنفصل غير كافٍ في كثير من الحالات.
التعريف الطبي وفق المعايير الدولية
وجود Substance Use Disorder بالتزامن مع اضطراب مثل Major Depressive Disorder أو Generalized Anxiety Disorder.
استمرار الأعراض النفسية خارج فترات التسمم أو الانسحاب.
تأثير مزدوج على كيمياء الدماغ (Neurotransmitter Dysregulation).
التشخيص الدقيق يتطلب فصل الأعراض الناتجة عن التعاطي عن الاضطراب الأساسي، وهو ما يحدد مسار العلاج الصحيح.

لماذا تحدث الأمراض النفسية المصاحبة للإدمان؟
تحدث الأمراض النفسية المصاحبة للإدمان نتيجة تداخل معقد بين العوامل البيولوجية والنفسية والاجتماعية.
الإدمان يؤثر مباشرة على كيمياء الدماغ (Dopamine – Serotonin – GABA)، ما قد يُحفّز ظهور اضطرابات مزاجية أو قلقية كامنة.
وفي المقابل، قد يلجأ المريض إلى التعاطي كوسيلة “علاج ذاتي” لأعراض اضطراب نفسي غير مُشخّص، فتتكوّن دائرة مرضية مغلقة.
العوامل البيولوجية (Biological Factors)
خلل في نظام المكافأة بالمخ (Brain Reward System).
اضطراب في النواقل العصبية مثل الدوبامين والسيروتونين.
استعداد وراثي يزيد قابلية الإصابة بنسبة قد تصل إلى 40٪ في بعض الاضطرابات.
هذه التغيرات العصبية تفسر لماذا يزيد تعاطي المواد من حدة الاكتئاب أو الذهان لدى بعض المرضى.
العوامل النفسية (Psychological Factors)
التعرض لصدمة نفسية مبكرة (Trauma).
اضطرابات القلق أو الاكتئاب غير المعالج.
ضعف مهارات التكيف وإدارة الضغوط.
هنا يظهر مفهوم “Self-Medication Hypothesis” حيث يستخدم الشخص المخدرات لتخفيف الألم النفسي مؤقتًا.
العوامل الاجتماعية والبيئية
الضغوط الأسرية أو المهنية المزمنة.
بيئة تشجع على التعاطي.
العزلة الاجتماعية أو التنمر.
هذه العوامل لا تُسبب الاضطراب وحدها، لكنها تسرّع ظهوره عند وجود استعداد بيولوجي.
فهم هذه الأسباب يُعد الخطوة الأولى لتحديد خطة علاج متكاملة تستهدف الجذور لا الأعراض فقط.
مقال قد يهمك الاطلاع عليه: أدوية علاج الإدمان
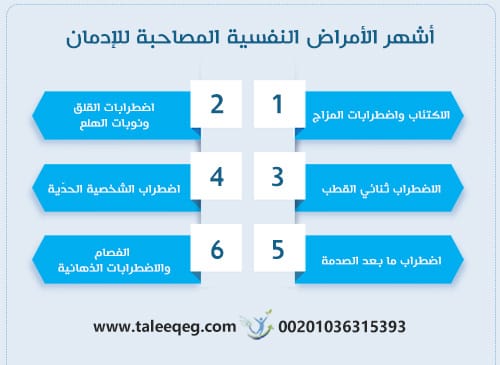
أشهر الأمراض النفسية المصاحبة للإدمان
تتعدد الأمراض النفسية المصاحبة للإدمان، ويختلف نوع الاضطراب باختلاف طبيعة المادة المتعاطاة والاستعداد الفردي.
وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5)، يُعد الاكتئاب والقلق وثنائي القطب من أكثر الاضطرابات شيوعًا لدى مرضى اضطراب تعاطي المواد (Substance Use Disorder).
تشير التقديرات إلى أن أكثر من نصف مرضى الإدمان يعانون من اضطراب نفسي واحد على الأقل يتطلب تدخلًا علاجيًا متزامنًا.
1. الاكتئاب واضطرابات المزاج
الشعور بالحزن المستمر وفقدان المتعة (Anhedonia).
اضطراب النوم والشهية.
أفكار سلبية أو ميول انتحارية في الحالات الشديدة.
الكحول والمهدئات قد تُفاقم الاكتئاب، بينما المنبهات قد تُخفي أعراضه مؤقتًا ثم تزيده حدة.
2. اضطرابات القلق ونوبات الهلع
توتر دائم وشعور بالخطر غير المبرر.
خفقان القلب وضيق التنفس.
نوبات هلع مفاجئة.
بعض المرضى يستخدمون المواد المهدئة لتخفيف القلق، ما يؤدي إلى اعتماد نفسي وجسدي سريع.
3. الاضطراب ثنائي القطب
نوبات هوس تتخللها فترات اكتئاب حاد.
اندفاعية وسلوكيات خطرة أثناء نوبات الهوس.
تقلبات مزاجية شديدة تؤثر على العلاقات والعمل.
تعاطي المنشطات قد يحفز نوبات الهوس ويزيد من خطورة الحالة.
4. اضطراب الشخصية الحدّية
تقلبات انفعالية حادة.
خوف مفرط من الهجر.
سلوكيات اندفاعية وإيذاء ذاتي.
وجود هذا الاضطراب يرفع معدلات الانتكاس إذا لم يتم دمجه في الخطة العلاجية.
5. اضطراب ما بعد الصدمة (PTSD)
استرجاع مؤلم لحدث صادم.
كوابيس واضطرابات نوم.
تجنب مواقف تذكر بالصدمة.
يُعد PTSD من أكثر الاضطرابات ارتباطًا بإدمان المواد المخدرة في المجتمعات التي شهدت صدمات أو ضغوطًا شديدة.
6. الفصام والاضطرابات الذهانية
هلاوس سمعية أو بصرية.
أفكار ضلالية.
اضطراب في التفكير والإدراك.
تعاطي الحشيش أو المنشطات قد يُحفّز الذهان لدى أصحاب الاستعداد الجيني. فهم نوع الاضطراب المصاحب يُحدد شكل العلاج الدوائي والنفسي المناسب.
فد يهمك ايضا: علاج الإدمان نهائيًا بدون انتكاسة

الأعراض المشتركة بين الإدمان والاضطرابات النفسية
تتشابه أعراض الإدمان مع العديد من الاضطرابات النفسية، ما يجعل التشخيص الدقيق تحديًا سريريًا يتطلب تقييمًا وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5).
كثير من الأعراض قد تكون ناتجة عن التسمم بالمادة أو عن اضطراب نفسي أساسي مستقل، وهنا تظهر أهمية التفريق الطبي.
فهم الأعراض المشتركة يساعد في اكتشاف الأمراض النفسية المصاحبة للإدمان مبكرًا وتقليل خطر الانتكاس.
الأعراض النفسية
تقلبات مزاجية حادة بين الاكتئاب والاندفاع.
قلق مفرط أو نوبات هلع.
أفكار انتحارية أو تشاؤمية متكررة.
ضعف التركيز واضطراب التفكير.
استمرار هذه الأعراض بعد انتهاء مرحلة الانسحاب يشير غالبًا إلى اضطراب نفسي مصاحب.
الأعراض السلوكية
العزلة الاجتماعية وفقدان الاهتمام بالأنشطة.
سلوكيات اندفاعية أو عدوانية.
الكذب أو الإنكار المستمر للمشكلة.
تراجع الأداء الدراسي أو المهني.
تداخل هذه السلوكيات مع تعاطي المواد يزيد من تعقيد الحالة العلاجية.
الأعراض الجسدية
اضطرابات النوم المزمنة (أرق أو نوم مفرط).
تغيرات ملحوظة في الشهية والوزن.
إرهاق مستمر دون سبب عضوي واضح.
أعراض انسحاب متكررة عند التوقف عن التعاطي.
بعض هذه الأعراض قد تُفسر خطأ كمرض جسدي بينما أصلها نفسي–إدماني مشترك.
علامات الخطورة التي تستدعي تدخلًا عاجلًا
محاولات إيذاء النفس أو التهديد بالانتحار.
نوبات ذهانية أو هلاوس.
فقدان السيطرة الكامل على التعاطي.
أعراض انسحاب شديدة تهدد الحياة.
عند ظهور هذه العلامات، يصبح التدخل المتخصص ضرورة طبية وليس خيارًا.
قد يهمك معرفة ما هي: أفضل مصحات علاج الإدمان في مصر

مضاعفات تجاهل علاج التشخيص المزدوج
تجاهل علاج التشخيص المزدوج يؤدي إلى تفاقم الإدمان والاضطراب النفسي معًا، ما يضاعف المخاطر الصحية والسلوكية.
عند علاج اضطراب تعاطي المواد دون معالجة الاضطراب النفسي وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5)، ترتفع احتمالية الانتكاس بشكل ملحوظ.
الدراسات تشير إلى أن معدلات العودة للتعاطي قد تزيد بنسبة تصل إلى 50٪ عند إهمال العلاج النفسي المصاحب.
زيادة معدلات الانتكاس
استمرار الاكتئاب أو القلق يدفع المريض للعودة للتعاطي كوسيلة تهدئة.
غياب خطة علاج متكاملة يمنع الاستقرار طويل المدى.
ضعف مهارات التكيف يزيد من التعرض للمحفزات.
علاج الإدمان وحده دون معالجة الجذور النفسية غالبًا ما يكون مؤقتًا.
تدهور الصحة النفسية والجسدية
تفاقم أعراض الذهان أو الاضطراب ثنائي القطب.
اضطرابات نوم مزمنة تؤثر على المناعة والتركيز.
مضاعفات جسدية ناتجة عن استمرار التعاطي.
التداخل بين الخلل العصبي (Neurochemical Imbalance) وتعاطي المواد يسرّع الانحدار الصحي.
مخاطر السلوكيات الانتحارية
زيادة الأفكار الانتحارية لدى مرضى الاكتئاب المصاحب للإدمان.
اندفاعية شديدة في حالات الشخصية الحدّية أو الهوس.
انخفاض القدرة على تقدير العواقب تحت تأثير المخدر.
وجود الإدمان يضاعف خطر الانتحار مقارنة بوجود اضطراب نفسي منفرد.
التأثير على الأسرة والعمل والعلاقات
تفكك أسري ونزاعات متكررة.
فقدان الوظيفة أو التراجع الدراسي.
مشكلات قانونية أو مالية.
التشخيص المزدوج غير المعالج لا يؤثر على الفرد فقط، بل يمتد أثره إلى محيطه بالكامل، لذلك يصبح التشخيص الدقيق والتدخل المبكر عنصرًا حاسمًا لتجنب هذه المضاعفات.

كيف يتم تشخيص الأمراض النفسية المصاحبة للإدمان؟
تشخيص الأمراض النفسية المصاحبة للإدمان يتطلب تقييمًا سريريًا مزدوجًا يفرق بين أعراض اضطراب تعاطي المواد والاضطراب النفسي المستقل.
وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5) والتصنيف الدولي للأمراض (ICD-11)، يجب التأكد من استمرار الأعراض خارج فترات التسمم أو الانسحاب.
التشخيص الدقيق هو حجر الأساس لوضع خطة علاج متكاملة تقلل الانتكاس وتزيد فرص التعافي طويل المدى.
التقييم النفسي الشامل
مقابلة إكلينيكية مفصلة لتاريخ التعاطي والصحة النفسية.
استخدام مقاييس تقييم معتمدة (Structured Clinical Interview).
تقييم شدة الأعراض ومدتها وتأثيرها الوظيفي.
يساعد هذا التقييم في تحديد ما إذا كان الاضطراب سابقًا للإدمان أم ناتجًا عنه.
الفحوصات الطبية والتحاليل
تحاليل سموم للكشف عن المواد المتعاطاة.
فحوصات وظائف الكبد والكلى لتقييم الأثر الجسدي.
استبعاد الأسباب العضوية للأعراض النفسية.
الهدف هو بناء صورة طبية كاملة قبل بدء العلاج الدوائي.
التفريق بين الأعراض الناتجة عن التعاطي والاضطراب الأساسي
مراقبة المريض بعد مرحلة سحب السموم لمدة 2–4 أسابيع.
تقييم استمرار أعراض الاكتئاب أو القلق بعد استقرار الجسم.
مراجعة التاريخ المرضي قبل بدء التعاطي.
إذا استمرت الأعراض بعد زوال تأثير المادة، يُرجّح وجود اضطراب نفسي مستقل يتطلب علاجًا متخصصًا.
التشخيص المتقن لا يهدف فقط لوضع اسم للحالة، بل لتصميم برنامج علاج إدمان متكامل يعالج الجانبين معًا.
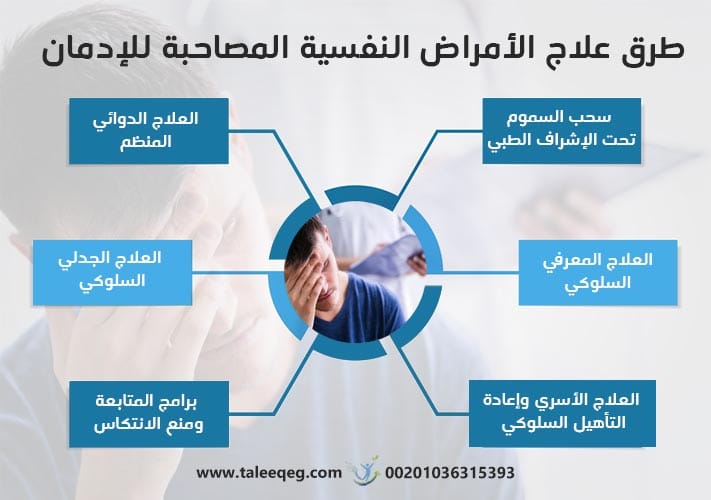
أحدث طرق علاج الأمراض النفسية المصاحبة للإدمان
علاج الأمراض النفسية المصاحبة للإدمان يعتمد على نموذج العلاج المتكامل (Integrated Treatment Model) الذي يعالج اضطراب تعاطي المواد والاضطراب النفسي في وقت واحد.
المعايير الحديثة المستندة إلى الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5) تؤكد أن الفصل بين العلاجين يزيد خطر الانتكاس.
البرامج المتخصصة ترفع معدلات الاستقرار طويل المدى بنسبة ملحوظة مقارنة بالعلاج التقليدي المنفصل.
1. سحب السموم تحت الإشراف الطبي (Medical Detox)
مراقبة العلامات الحيوية على مدار 24 ساعة.
استخدام أدوية لتخفيف أعراض الانسحاب بأمان.
منع المضاعفات مثل التشنجات أو الهذيان.
تمثل هذه المرحلة الأساس الجسدي قبل بدء العلاج النفسي العميق.
2. العلاج الدوائي المنظم للاضطرابات النفسية
مضادات الاكتئاب (SSRIs / SNRIs).
مثبتات المزاج في حالات الاضطراب ثنائي القطب.
مضادات الذهان للحالات الذهانية.
يتم ضبط الجرعات بدقة لتجنب التداخلات الدوائية وتقليل احتمالية الاعتماد.
3. العلاج المعرفي السلوكي (CBT)
تعديل الأفكار السلبية المرتبطة بالتعاطي.
تدريب على مهارات إدارة الضغوط.
خطط عملية لمنع الانتكاس.
يُعد CBT من أكثر الأساليب المدعومة علميًا في علاج التشخيص المزدوج.
4. العلاج الجدلي السلوكي (DBT)
تنظيم الانفعالات الشديدة.
تقليل السلوكيات الاندفاعية.
تحسين مهارات العلاقات.
يُستخدم بكفاءة خاصة في اضطراب الشخصية الحدّية المصاحب للإدمان.
5. العلاج الأسري وإعادة التأهيل السلوكي
جلسات دعم أسري لتحسين بيئة التعافي.
برامج إعادة دمج اجتماعي ومهني.
مجموعات دعم لتعزيز الاستمرارية.
الدعم الأسري يقلل نسب الانتكاس ويزيد الالتزام بالخطة العلاجية.
6. برامج المتابعة ومنع الانتكاس
زيارات متابعة دورية بعد الخروج.
خطط تدخل مبكر عند ظهور محفزات.
دعم نفسي طويل المدى قد يمتد 6–12 شهرًا.
الاستمرارية هي العامل الحاسم في تحقيق تعافٍ مستدام.
كم تستغرق مدة علاج التشخيص المزدوج؟
مدة علاج التشخيص المزدوج تختلف حسب شدة اضطراب تعاطي المواد ونوع الاضطراب النفسي المصاحب.
في المتوسط، تمتد البرامج المكثفة من 3 إلى 6 أشهر، بينما قد تتطلب بعض الحالات متابعة علاجية لمدة 6–12 شهرًا لضمان الاستقرار.
العلاج المتكامل وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5) يركز على الاستقرار طويل المدى وليس مجرد التوقف المؤقت عن التعاطي.
المرحلة الأولى: سحب السموم (1–3 أسابيع)
تنظيف الجسم من المادة المخدرة بأمان طبي.
السيطرة على أعراض الانسحاب.
بدء تقييم الاضطراب النفسي بعد استقرار الحالة الجسدية.
هذه المرحلة تمهيدية لكنها لا تمثل العلاج الكامل.
المرحلة الثانية: التأهيل النفسي والسلوكي (3–6 أشهر)
جلسات علاج معرفي سلوكي (CBT) منتظمة.
ضبط الأدوية النفسية ومتابعة فعاليتها.
تدريب عملي على مهارات منع الانتكاس.
تعد هذه المرحلة حجر الأساس لتحقيق تعافٍ حقيقي ومستقر.
المرحلة الثالثة: المتابعة طويلة المدى (6–12 شهرًا)
زيارات تقييم دورية.
دعم نفسي عند ظهور محفزات.
تدخل مبكر لمنع أي انتكاسة محتملة.
تشير الخبرة السريرية إلى أن الاستمرار في المتابعة يقلل احتمالية الانتكاس بنسبة كبيرة مقارنة بالتوقف المبكر عن العلاج، مدة العلاج لا تُقاس بالأسابيع فقط، بل بمدى استقرار الحالة النفسية والسلوكية.
نسب الشفاء من الأمراض النفسية المصاحبة للإدمان
تختلف نسب الشفاء حسب نوع المادة المتعاطاة، شدة الاضطراب النفسي، والتزام المريض بالخطة العلاجية.
تشير الدراسات إلى أن العلاج المتكامل للتشخيص المزدوج يرفع معدلات التعافي طويل المدى إلى 60–75٪ مقارنة بالعلاج المنفصل الذي قد لا يتجاوز 30–40٪.
العوامل البيولوجية، والدعم الأسري، والمتابعة المستمرة كلها عناصر حاسمة في تحسين نتائج العلاج.
العوامل التي تزيد فرص التعافي
الالتزام بالعلاج النفسي والدوائي معًا.
الدعم الأسري والاجتماعي المستمر.
المشاركة في برامج منع الانتكاس طويلة المدى.
هذه العوامل تساعد على استقرار الحالة وتقليل احتمالية العودة للتعاطي.
العوامل التي تقلل نسب النجاح
وجود اضطرابات نفسية حادة غير معالجة مسبقًا.
التعاطي المستمر أثناء العلاج.
غياب بيئة داعمة أو محفزات سلبية مستمرة.
التغلب على هذه العقبات يزيد بشكل كبير فرص الشفاء المستدام.
أهمية العلاج المتكامل مقارنة بالعلاج المنفصل
معالجة السبب الجذري لكل من الإدمان والاضطراب النفسي.
تقليل أعراض الانتكاس السلوكي والنفسي.
تحسين جودة الحياة على المدى الطويل.
العلاج المتكامل لا يضمن التعافي التام فحسب، بل يعزز القدرة على إعادة الاندماج الاجتماعي والمهني بثقة أكبر.
متى يجب التواصل مع مركز متخصص لعلاج الإدمان؟
يُصبح التواصل مع مركز متخصص لعلاج الإدمان ضرورة طبية عند ظهور علامات التشخيص المزدوج أو صعوبة التحكم في التعاطي.
المراكز المتخصصة توفر تقييمًا مزدوجًا وفق DSM-5 وICD-11، وخطة علاج متكاملة تشمل سحب السموم، العلاج النفسي، والدعم الأسري والاجتماعي.
التدخل المبكر يقلل من مضاعفات الإدمان ويزيد فرص التعافي المستدام ويقلل خطر الانتكاس بنسبة ملحوظة.
علامات تستدعي التدخل الفوري
فقدان السيطرة على التعاطي أو زيادة الجرعات.
أفكار انتحارية أو محاولات إيذاء النفس.
نوبات ذهانية أو هلاوس مستمرة.
تدهور شديد في العمل أو الدراسة والعلاقات الاجتماعية.
حالات لا يُنصح بعلاجها في المنزل
التشخيص المزدوج مع اضطرابات ذهانية أو اضطراب ثنائي القطب حاد.
أعراض انسحاب شديدة تهدد الحياة مثل التشنجات أو الهذيان.
عدم وجود دعم أسري أو بيئة آمنة.
أهمية اختيار مركز متخصص
برامج علاج متكاملة لكل من الإدمان والاضطراب النفسي.
متابعة طبية ونفسية دقيقة على مدار 24 ساعة.
خطط منع انتكاس طويلة المدى ومتابعة بعد الخروج.
التواصل المبكر مع مركز علاج ادمان رائد ومتخصص يزيد من فرص التعافي الكامل ويقلل المخاطر الصحية والاجتماعية، ويعد خطوة حاسمة قبل تفاقم الحالة.
الفرق بين علاج الإدمان فقط وعلاج التشخيص المزدوج
علاج الإدمان فقط يركز على إيقاف التعاطي وسحب السموم، بينما علاج التشخيص المزدوج يعالج الإدمان والاضطراب النفسي المصاحب في نفس الوقت.
وفق معايير الدليل التشخيصي والإحصائي للاضطرابات النفسية (DSM-5)، الفصل بين العلاجين يزيد من احتمالية الانتكاس ويقلل فرص التعافي طويل المدى.
الفهم الصحيح للفرق يساعد المرضى وأسرهم على اختيار برنامج متكامل وفعال.
لماذا يفشل العلاج غير المتكامل؟
معالجة التعاطي فقط لا تعالج الاكتئاب أو القلق المصاحب، مما يدفع المريض للعودة للتعاطي.
الأعراض النفسية غير المعالجة تزيد من السلوكيات الاندفاعية والخطر الانتحاري.
ضعف متابعة منع الانتكاس يؤدي إلى تكرار الانتكاس بنسبة تصل إلى 50٪.
مزايا البرامج العلاجية الشاملة
معالجة كيمياء الدماغ والنواقل العصبية لكلا الاضطرابين.
دمج العلاج النفسي السلوكي مع العلاج الدوائي بشكل آمن.
برامج دعم أسري ومجتمعي تزيد الالتزام وتقلل خطر الانتكاس.
العلاج المتكامل يحقق تعافيًا مستدامًا ويعطي المريض القدرة على العودة للحياة الطبيعية بشكل أفضل مقارنة بالعلاج الجزئي.
الخاتمة:
الأمراض النفسية المصاحبة للإدمان ليست مجرد أعراض جانبية، بل هي حالة معقدة تتطلب تقييمًا وعلاجًا متزامنًا لكل من الإدمان والاضطراب النفسي.
التدخل المبكر عبر برامج العلاج المتكامل وفق DSM-5 وICD-11 يرفع فرص التعافي طويل المدى ويقلل خطر الانتكاس بشكل كبير.
مع وجود الدعم النفسي، العلاج الدوائي المنظم، وجلسات التأهيل السلوكي، يمكن للمريض استعادة حياته الطبيعية بأمان وفعالية.
إذا كنت أنت أو أحد أفراد أسرتك يعاني من إدمان مصحوب باضطراب نفسي، فإن التواصل السري مع مركز طليق يضمن تقييمًا دقيقًا وخطة علاج شخصية متكاملة.
التدخل المبكر في بيئة آمنة وسرية يمكن أن يكون الفرق بين استمرار دائرة الانتكاس وبداية التعافي الحقيقي.
لا تنتظر حتى تتفاقم الحالة، اتخذ خطوة اليوم وابدأ رحلتك نحو الشفاء الكامل تحت إشراف فريق طبي متخصص في مركز طليق لعلاج الإدمان والأمراض النفسية المصاحبة.
الأسئلة الشائعة حول الأمراض النفسية المصاحبة للإدمان
فيما يلي أهم الأسئلة والإجابات السريعة التي تساعد على فهم التشخيص المزدوج واتخاذ القرار العلاجي الصحيح:
لا، لكن الدراسات تشير إلى أن 40–60٪ من مرضى الإدمان يعانون من اضطراب نفسي مصاحب يتطلب تقييمًا وعلاجًا متزامنًا.
نعم، خاصة عند تطبيق برنامج علاج متكامل يجمع بين العلاج النفسي والدوائي والمتابعة طويلة المدى.
بعض الأدوية مثل المهدئات قد تسبب اعتمادًا إذا لم تُستخدم تحت إشراف طبي دقيق، أما مضادات الاكتئاب ومثبتات المزاج فلا تسبب إدمانًا.
قد تستمر بعض الأعراض لأسابيع، لكن استمرارها بعد استقرار الجسم يشير غالبًا إلى اضطراب نفسي مستقل يحتاج علاجًا متخصصًا.
الالتزام بالبرنامج المتكامل والدعم الأسري والمتابعة المستمرة يقلل خطر الانتكاس بشكل كبير، لكنه لا يلغيه تمامًا.هل كل مدمن يعاني من اضطراب نفسي؟
هل يمكن الشفاء التام من التشخيص المزدوج؟
هل الأدوية النفسية تسبب إدمانًا؟
كم تستمر أعراض المرض النفسي بعد التوقف عن التعاطي؟
هل يمكن منع الانتكاس نهائيًا؟