علاج إدمان دولوكسبرين. إدمان دولوكسبرين (Duloxetine) يمثل تحديًا طبيًا ونفسيًا يتطلب تدخلًا متخصصًا ومتابعة دقيقة وفق معايير DSM-5 وICD-11. تتراوح مدة برامج العلاج المتخصصة بين 4 إلى 8 أسابيع، مع نسب شفاء تصل إلى 70–85٪ عند الالتزام بالإرشادات الطبية والدعم النفسي المكثف. هذا المقال يقدم لك خطة علاجية شاملة، تشمل إزالة السموم، العلاج النفسي السلوكي، والمتابعة المستمرة لضمان التعافي المستدام، مع توضيح كل خطوة بطريقة واضحة وآمنة.
ما هو دولوكسبرين
دولوكسبرين (Duloxetine) هو دواء ينتمي إلى فئة مثبطات امتصاص السيروتونين والنورإبينفرين الانتقائية (SNRI) ويُستخدم لعلاج الاكتئاب والقلق وبعض أنواع الألم المزمن مثل الألم العصبي أو العضلي، كما يعمل على تحسين التوازن الكيميائي في الدماغ للتخفيف من أعراض المزاج المنخفض والألم المزمن. استخدامه دون إشراف طبي أو لفترات طويلة قد يؤدي إلى الاعتماد النفسي والجسدي، ما يجعله عرضة لسوء الاستخدام أو الإدمان في بعض الحالات.
استخدامات دواء دولوكسبرين
علاج الاكتئاب والاضطرابات القلقية العامة من خلال تعديل توازن السيروتونين والنورإبينفرين في الدماغ.
تخفيف الألم العصبي المزمن، مثل الألم الناتج عن تلف الأعصاب أو اعتلال الأعصاب السكري.
تقليل أعراض الألم العضلي الليفي والمفاصل المزمنة وتحسين القدرة على الحركة اليومية.
دعم التوازن النفسي وتحسين المزاج لدى المرضى الذين يعانون من اضطرابات المزاج المزمنة.
الاستخدام تحت إشراف طبي دقيق يقلل من خطر الاعتماد النفسي والجسدي والأعراض الانسحابية عند التوقف عن الدواء.
الجرعات الموصى بها لدواء دولوكسبرين وأمان الاستخدام
الجرعة الابتدائية للبالغين لعلاج الاكتئاب والقلق عادةً تبدأ من 30–60 ملغ يوميًا، حسب تقييم الطبيب وحالة المريض.
الجرعة اليومية القصوى لا تتجاوز 120 ملغ في اليوم لتقليل خطر المضاعفات الجسدية والنفسية.
تعديل الجرعة يتم تدريجيًا بناءً على استجابة المريض والأعراض الجانبية، مع مراقبة ضغط الدم ونشاط القلب والجهاز العصبي.
الالتزام بجدول الجرعات مهم لتجنب الاعتماد النفسي والجسدي، وأي توقف يجب أن يكون تدريجيًا وفق خطة الطبيب لتقليل أعراض الانسحاب مثل الغثيان، الأرق، والدوار.
الأمان والاستخدام الآمن يشمل تجنب الجمع مع أدوية أخرى قد تزيد من آثار السيروتونين أو تؤثر على الكبد والكلى، ومراجعة الطبيب عند وجود أمراض مزمنة أو مشاكل قلبية.
مقال قد يهمك الاطلاع عليه: برامج علاج الادمان
ما هو إدمان دولوكسبرين؟
إدمان دولوكسبرين هو حالة من الاعتماد النفسي والجسدي على مضاد الاكتئاب Duloxetine، يصنف ضمن SNRI وفق DSM-5. يحدث عادة عند استخدامه طويل الأمد بدون إشراف طبي، وقد يؤدي إلى اضطرابات مزاجية وجسدية.
التعريف الطبي والإكلينيكي
مضاد اكتئاب من نوع SNRI (مثبط امتصاص السيروتونين والنورإبينفرين الانتقائي).
يُستخدم لعلاج اضطرابات الاكتئاب والقلق وفق معايير ICD-11.
الجرعات غير المنظمة تزيد من خطر الإدمان والانتكاس النفسي.
هذا يوضح أن الإدمان لا يتعلق بالجرعة وحدها، بل بطريقة الاستخدام والمراقبة الطبية.
عوامل الخطر والإدمان المحتمل
الاستخدام طويل الأمد دون متابعة طبية دقيقة.
وجود تاريخ مرضي مع اضطرابات القلق أو الاكتئاب.
عوامل وراثية أو نفسية تزيد من قابلية الإدمان.
أعراض إدمان دولوكسبرين
تظهر أعراض الإدمان الجسدية والنفسية عند الاعتماد المستمر على Duloxetine. التعرف المبكر عليها يساعد على التدخل الطبي السريع وتقليل المضاعفات.
الأعراض الجسدية
اضطرابات النوم والأرق المزمن.
دوار، غثيان، فقدان الشهية أو زيادة الوزن.
آلام عضلية وتعب مزمن.
هذه الأعراض غالبًا ما تظهر عند التوقف المفاجئ أو زيادة الجرعة بشكل غير مراقب.
الأعراض النفسية والسلوكية
القلق المستمر والاكتئاب.
الانفعال المفرط وتغير المزاج المفاجئ.
الرغبة المتكررة في تناول الدواء خارج وصفة الطبيب.
الأعراض النفسية تعكس الاعتماد النفسي على الدواء وقد تستمر لفترات طويلة بعد التوقف.
قد يهمك ايضا معرفة: أدوية علاج الإدمان

مضاعفات إدمان دولوكسبرين على الصحة
إدمان دولوكسبرين (Duloxetine) لا يقتصر على الاعتماد النفسي أو الانسحاب العرضي، بل يمتد تأثيره ليشمل الصحة الجسدية والنفسية بشكل كبير. الأبحاث الطبية تشير إلى أن الاستمرار في تناول الدواء خارج إشراف الطبيب يمكن أن يؤدي إلى مضاعفات خطيرة تشمل القلب، الجهاز العصبي، والجهاز الهضمي، بالإضافة إلى تفاقم الحالات النفسية مثل الاكتئاب والقلق المزمن وفق معايير DSM-5 وICD-11. تُظهر الدراسات أن حوالي 30–40٪ من حالات الإدمان على مضادات الاكتئاب الطويلة الأمد تعاني من مضاعفات جسدية ملحوظة.
المضاعفات الجسدية
اضطرابات القلب والدورة الدموية: زيادة معدل ضربات القلب، ارتفاع ضغط الدم، واضطرابات انتظام النبض، خصوصًا عند تناول جرعات عالية أو التوقف المفاجئ عن الدواء.
اضطرابات الجهاز الهضمي: غثيان متكرر، قيء، فقدان الشهية أو زيادة الوزن غير الطبيعية، واضطرابات في امتصاص العناصر الغذائية.
آلام عضلية وعصبية: تشمل التشنجات العضلية، الصداع المزمن، الدوخة، واضطرابات النوم المزمنة مثل الأرق أو النوم المتقطع.
هذه المضاعفات الجسدية تؤثر على جودة الحياة اليومية وقد تتطلب تدخلًا دوائيًا مخصصًا لتخفيف الأعراض أثناء العلاج.
المضاعفات النفسية والسلوكية
تفاقم الاضطرابات المزاجية: زيادة حدة الاكتئاب أو القلق، وقد تظهر أعراض شديدة مثل نوبات الهلع أو التفكير الانتحاري في الحالات المتقدمة.
اضطرابات التركيز والسلوك الاجتماعي: ضعف الانتباه، صعوبة في اتخاذ القرارات، وانعزال اجتماعي متزايد.
زيادة احتمالية الانتكاس النفسي: حتى بعد توقف الدواء، قد يشعر المريض بالرغبة القوية في العودة لتناوله، خاصة عند التعرض للضغوط النفسية أو المواقف الحياتية الصعبة.
المضاعفات النفسية غالبًا ما تتطلب تدخلًا متعدد التخصصات، يشمل العلاج النفسي السلوكي، الدعم الأسري، وبرامج إعادة التأهيل لضمان التعافي المستدام.
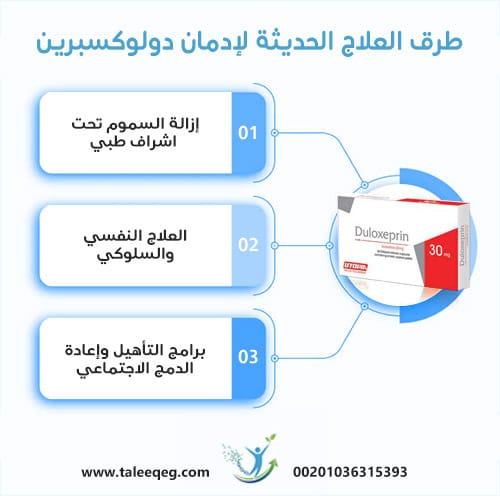
طرق العلاج الحديثة لإدمان دولوكسبرين
علاج إدمان دولوكسبرين (Duloxetine) يتطلب برنامجًا متعدد المراحل يجمع بين الرعاية الطبية المتخصصة والدعم النفسي والسلوكي، لضمان التعافي المستدام ومنع الانتكاس. تشير الدراسات الحديثة إلى أن دمج إزالة السموم تحت إشراف طبي مع العلاج النفسي السلوكي يمكن أن يرفع نسب الشفاء إلى 70–85٪ عند الالتزام الكامل بالخطة العلاجية. يشمل العلاج الحديث تقييم الحالة الفردية لكل مريض وفق DSM-5 وICD-11 لتحديد مستوى الاعتماد النفسي والبدني على الدواء.
1. إزالة السموم (Detoxification) تحت إشراف طبي
خفض الجرعة تدريجيًا: تقليل جرعات Duloxetine بشكل تدريجي لتجنب الأعراض الانسحابية الحادة مثل الدوخة، الغثيان، والأرق.
المتابعة الطبية المستمرة: رصد العلامات الحيوية ووظائف القلب والكبد خلال فترة الانسحاب.
الدعم الدوائي إذا لزم الأمر: استخدام أدوية مساعدة لتخفيف القلق والأرق والتشنجات العضلية أثناء فترة التخلص من السموم.
إزالة السموم المنظمة تقلل خطر المضاعفات الجسدية والنفسية وتعد المرحلة الأولى الأساسية نحو التعافي.
2. العلاج النفسي والسلوكي
العلاج السلوكي المعرفي (CBT): يركز على تعديل الأفكار والسلوكيات المرتبطة بالاعتماد على الدواء.
جلسات الدعم النفسي الجماعي والفردي: تساعد المرضى على مشاركة التجربة، تقليل الشعور بالوحدة، وزيادة الالتزام بالعلاج.
دعم الأسرة والمحيط الاجتماعي: إشراك الأسرة في البرنامج العلاجي يعزز النتائج ويقلل فرص الانتكاس.
التدخل النفسي السلوكي يعالج الاعتماد النفسي ويزيد من القدرة على التحكم بالرغبة في تعاطي الدواء.
3. برامج التأهيل وإعادة الدمج الاجتماعي
جلسات تعليمية للصحة النفسية: تعلم مهارات مواجهة الضغوط اليومية والتكيف مع الحياة بعد الإدمان.
إعادة الدمج الاجتماعي والمجتمعي: برامج نشاطات يومية، تدريب مهني، ودعم العودة للحياة العملية.
المتابعة الطويلة المدى: زيارات متابعة شهرية أو نصف شهرية لضمان استمرار التعافي وتقليل الانتكاس.
برامج إعادة التأهيل لا تركز فقط على التخلص من الاعتماد الجسدي، بل على بناء حياة صحية متوازنة ومستقرة بعد العلاج.

مدة العلاج ونسب الشفاء التقريبية
تحديد مدة العلاج لإدمان دولوكسبرين (Duloxetine) يعتمد على شدة الاعتماد النفسي والجسدي، الحالة الصحية العامة، والعوامل النفسية المحيطة بالمريض. عادةً، يتراوح برنامج العلاج المتكامل بين 4–8 أسابيع للبرنامج المكثف الداخلي، بينما قد تحتاج بعض الحالات المعقدة إلى 3–6 أشهر من العلاج المتدرج والمتابعة الخارجية.
تشير الدراسات الطبية إلى أن الالتزام الكامل بالعلاج تحت إشراف متخصص، مع الجمع بين إزالة السموم والعلاج النفسي السلوكي، يمكن أن يحقق نسب شفاء تتراوح بين 70–85٪، بينما الحالات التي تفتقر إلى الدعم النفسي أو متابعة ما بعد العلاج قد تصل فيها نسب الانتكاس إلى 30–40٪ خلال العام الأول.
العوامل المؤثرة على مدة العلاج ونجاحه
شدة الاعتماد: كلما زاد الاعتماد النفسي أو الجسدي، ارتفعت الحاجة لبرنامج أطول وأكثر تركيزًا.
الدعم النفسي والاجتماعي: المشاركة الفعالة للعائلة والمحيط الاجتماعي تزيد من فرص التعافي المستدام.
الحالة الصحية العامة: وجود أمراض مزمنة أو اضطرابات نفسية أخرى قد يطيل مدة العلاج ويستدعي متابعة دقيقة.
نسب الشفاء التقريبية بعد البرامج الحديثة
برنامج داخلي مكثف (4–8 أسابيع): نسب شفاء 70–85٪ عند الالتزام الكامل بالعلاج المدمج.
برنامج متدرج طويل الأمد (3–6 أشهر): يصل الشفاء إلى 80–90٪ مع دعم نفسي ومتابعة مستمرة.
المتابعة بعد العلاج: زيارات متابعة شهرية أو نصف شهرية تقلل نسب الانتكاس إلى أقل من 15٪.
الالتزام بالبرنامج العلاجي الكامل والمتابعة المستمرة بعد انتهاء العلاج هو المفتاح لضمان تعافي مستدام وتقليل خطر الانتكاس النفسي والجسدي.
قد يهمك معرفة: أسعار مراكز علاج الإدمان في مصر
كم مدة العلاج اللازمة للتعافي من إدمان دولوكسبرين في مركز طليق؟
مدة العلاج اللازمة للتعافي من إدمان دولوكسبرين (Duloxetine) تعتمد على شدة الاعتماد النفسي والجسدي، والحالة الصحية العامة، ونوع البرنامج العلاجي. عادةً يمكن تقسيمها كالآتي:
البرنامج المكثف الداخلي (Inpatient Intensive Program):
المدة: 4–8 أسابيع تقريبًا.
المحتوى: يشمل إزالة السموم تحت إشراف طبي، العلاج النفسي السلوكي (CBT)، والدعم النفسي الفردي والجماعي.
نسبة الشفاء التقريبية: 70–85٪ عند الالتزام الكامل.
البرنامج المتدرج أو الخارجي (Outpatient Gradual Program):
المدة: 3–6 أشهر حسب تعقيد الحالة.
المحتوى: متابعة شهرية، دعم نفسي مستمر، تعليم مهارات مواجهة الضغوط، وإعادة الدمج الاجتماعي.
نسبة الشفاء: تصل إلى 80–90٪ مع التزام المريض والمتابعة الدقيقة.
أهمية المتابعة بعد العلاج:
زيارات متابعة نصف شهرية أو شهرية تقلل فرص الانتكاس إلى أقل من 15٪.
الدعم النفسي المستمر مهم جدًا لمنع الانتكاس النفسي والسلوكي.
في أغلب الحالات، يحتاج المريض من 4–8 أسابيع للبرنامج المكثف، وقد يمتد العلاج إلى 3–6 أشهر إذا كانت الحالة معقدة، مع التأكيد أن الالتزام الكامل والمتابعة الطبية الدقيقة تزيد فرص التعافي المستدام بشكل كبير.
متى يجب التواصل مع مركز متخصص لعلاج الإدمان
التواصل مع مركز متخصص لعلاج إدمان دولوكسبرين (Duloxetine) لا يجب أن يكون بعد تفاقم الأعراض، بل بمجرد ظهور أي علامات على الاعتماد النفسي أو البدني. التدخل المبكر يزيد من فرص التعافي، ويقلل المضاعفات الجسدية والنفسية، كما يضمن اتباع برنامج علاجي آمن وفق معايير DSM-5 وICD-11.
علامات تحتاج للتواصل الفوري مع مركز متخصص
ظهور أعراض انسحابية قوية عند محاولة التوقف عن الدواء مثل الدوخة الشديدة، الغثيان، اضطرابات النوم، والتوتر النفسي الحاد.
زيادة الرغبة المستمرة في تعاطي الدواء خارج الوصفة الطبية، ما يدل على الاعتماد النفسي العميق.
تفاقم الحالات النفسية مثل الاكتئاب الشديد، القلق المزمن، أو ظهور أفكار انتحارية.
وجود أمراض مزمنة أو اضطرابات نفسية أخرى قد تتأثر بالإدمان وتستدعي إشرافًا طبيًا متخصصًا.
الفوائد الطبية للتواصل المبكر
تقييم شامل للحالة لتحديد مستوى الاعتماد الجسدي والنفسي.
تصميم برنامج علاجي شخصي يشمل إزالة السموم، العلاج النفسي السلوكي، وبرامج إعادة التأهيل.
تقليل خطر المضاعفات الجسدية والنفسية وتحسين نسب التعافي المستدامة (70–85٪ في الحالات المعتدلة).
التواصل المبكر مع مركز متخصص يوفر بيئة آمنة، برامج علاجية مدروسة، ودعم نفسي مستمر يضمن التعافي بشكل أسرع وأكثر أمانًا.
قصص وتجارب حقيقية للتعافي من إدمان دولوكسبرين
التعافي من إدمان دولوكسبرين ممكن إذا تم اتباع برنامج علاجي شامل. أظهرت تجارب العديد من المرضى أن إزالة السموم تحت إشراف طبي مع الدعم النفسي المكثف، يحقق نتائج فعالة تصل نسب الشفاء فيها إلى 80٪ في الحالات المعتدلة. مشاركة المرضى قصصهم تساعد الآخرين على فهم رحلة التعافي وأهمية الالتزام بالعلاج.
أمثلة واقعية
مريض عمره 28 عامًا: استعان بعلاج مكثف داخلي لمدة 6 أسابيع مع دعم نفسي، وتمكن من التخلص من الاعتماد النفسي والجسدي بالكامل.
مريضة عمرها 35 عامًا: شاركت في برنامج تدريجي خارجي 3 أشهر مع متابعة شهرية، تحسنت حالتها النفسية وتمكنت من العودة للعمل.
نصائح للعائلة لدعم المريض أثناء وبعد العلاج
دور الأسرة والمحيط الاجتماعي يعتبر من أهم عوامل نجاح التعافي من إدمان دولوكسبرين (Duloxetine). الدعم النفسي، المتابعة اليومية، والمشاركة الفعّالة في العلاج تزيد من فرص الشفاء المستدام وتقلل احتمالات الانتكاس. الدراسات تشير إلى أن المرضى الذين يحظون بدعم أسري مستمر يظهرون نسب شفاء أعلى بنسبة 15–20٪ مقارنة بالمرضى الذين يفتقرون لهذا الدعم.
استراتيجيات عملية لدعم المريض أثناء العلاج
المتابعة اليومية للحالة: مراقبة أعراض الانسحاب الجسدية والنفسية والتواصل مع الفريق الطبي عند أي تغيّر مفاجئ.
تشجيع الالتزام بالعلاج: مساعدة المريض على حضور جلسات العلاج النفسي الفردي والجماعي بانتظام.
الحفاظ على بيئة آمنة ومطمئنة: تجنب الضغط النفسي أو الانتقادات الحادة، وتوفير جو من التفهم والصبر.
استراتيجيات لدعم المريض بعد انتهاء العلاج
المتابعة بعد العلاج: المشاركة في زيارات المتابعة الشهرية أو نصف الشهرية لضمان الالتزام بخطة التعافي.
تعزيز الروتين الصحي: الاهتمام بالنوم المنتظم، التغذية المتوازنة، وممارسة الرياضة لتقليل القلق والتوتر.
دعم إعادة الدمج الاجتماعي: تشجيع المريض على استعادة نشاطه اليومي، العودة للعمل، والمشاركة في الأنشطة الاجتماعية لتعزيز الثقة بالنفس.
الدعم الأسري المستمر أثناء العلاج وبعده لا يقل أهمية عن العلاج الطبي نفسه، فهو يقلل من خطر الانتكاس النفسي والجسدي بشكل كبير.
مقارنة بين دولوكسبرين وأنواع أخرى من مضادات الاكتئاب
دولوكسبرين (Duloxetine) ينتمي إلى فئة SNRI، وهي مثبطات امتصاص السيروتونين والنورإبينفرين الانتقائية، بينما هناك أدوية أخرى مثل Fluoxetine وVenlafaxine تختلف في آلية العمل، شدة الاعتماد النفسي والجسدي، ومخاطر الانتكاس. معرفة هذه الفروقات تساعد المرضى والأطباء على اتخاذ قرارات علاجية آمنة وتقليل احتمالية الإدمان.
الفروقات الرئيسية بين الأدوية
Duloxetine (SNRI):
يعمل على السيروتونين والنورإبينفرين، ويستخدم لعلاج الاكتئاب والقلق والآلام المزمنة.
الاعتماد النفسي معتدل، والأعراض الانسحابية تظهر عند التوقف المفاجئ (دوار، غثيان، أرق).
يحتاج عادةً برنامج إزالة سموم مخصص عند التوقف.
Fluoxetine (SSRI):
يعمل على السيروتونين فقط، تأثيره أقل على الجهاز العصبي المركزي من SNRI.
الاعتماد النفسي أقل شدة، وفترة الانسحاب عادةً أخف مقارنة بدولوكسبرين.
مناسب للأشخاص الذين لديهم حساسية عالية للأعراض الانسحابية.
Venlafaxine (SNRI):
مشابه لدولوكسبرين في التأثير على السيروتونين والنورإبينفرين.
الأعراض الانسحابية غالبًا أكثر حدة، خصوصًا عند الجرعات العالية أو الاستخدام الطويل.
يحتاج إشراف طبي دقيق عند تعديل الجرعات أو التوقف عن الدواء.
أهمية المقارنة في إدارة العلاج
تحديد خطر الاعتماد النفسي والجسدي لكل مريض.
اختيار الدواء الأنسب حسب شدة الاكتئاب أو القلق والأعراض الجسدية المصاحبة.
تقليل فرص الانتكاس بعد العلاج من خلال برنامج متابعة مناسب لكل نوع دواء.

التأثير طويل المدى لإدمان دولوكسبرين على الصحة النفسية والجسدية
إدمان دولوكسبرين (Duloxetine) لفترات طويلة دون إشراف طبي يمكن أن يؤدي إلى تأثيرات مستمرة على الصحة النفسية والجسدية تمتد لعدة أشهر أو سنوات بعد توقف الدواء. الدراسات تشير إلى أن نحو 25–35٪ من مستخدمي SNRI لفترات طويلة يعانون من مضاعفات جسدية ونفسية مزمنة إذا لم يتم التدخل المبكر. هذه التأثيرات تشمل اضطرابات المزاج، القلق المستمر، مشاكل النوم، وأحيانًا تأثيرات على القلب والجهاز العصبي.
التأثيرات الجسدية طويلة المدى
اضطرابات القلب والدورة الدموية: ارتفاع ضغط الدم، عدم انتظام ضربات القلب، وزيادة خطر الإصابة بأمراض القلب عند الاستخدام المزمن.
مشاكل الجهاز الهضمي: غثيان متكرر، قيء مزمن، فقدان الشهية أو زيادة الوزن، واضطرابات امتصاص العناصر الغذائية.
مشاكل النوم والتعب المزمن: أرق مستمر، نوم متقطع، إرهاق عضلي وعصبي مستمر.
سطر توضيحي: هذه التأثيرات الجسدية قد تتفاقم عند الاستخدام لفترات طويلة أو عند التوقف المفاجئ عن الدواء دون خطة علاجية منظمة.
التأثيرات النفسية والسلوكية طويلة المدى
اضطرابات المزاج: تفاقم الاكتئاب أو القلق المزمن، مع احتمالية ظهور نوبات هلع أو اضطرابات المزاج الحاد.
ضعف التركيز والانتباه: صعوبة في اتخاذ القرارات اليومية والتكيف مع الحياة الاجتماعية والمهنية.
الاعتماد النفسي المستمر: الميل للعودة إلى تناول الدواء بشكل متكرر عند مواجهة ضغوط نفسية أو مواقف حياتية صعبة.
التأثير النفسي طويل المدى غالبًا يحتاج إلى برامج متابعة طويلة، وعلاج نفسي سلوكي مكثف لتقليل الاعتماد النفسي ومنع الانتكاس.
نصائح للحد من التأثيرات طويلة المدى
التدخل المبكر بمجرد ظهور أي علامات على الاعتماد النفسي أو الجسدي.
الالتزام ببرنامج إعادة التأهيل النفسي والسلوكي بعد التوقف عن الدواء.
دعم الأسرة والمحيط الاجتماعي لتعزيز الانتعاش النفسي والاجتماعي المستدام.
استراتيجيات الوقاية من الانتكاس بعد التعافي
الوقاية من الانتكاس تعتبر من أهم المراحل بعد التعافي من إدمان دولوكسبرين (Duloxetine)، لأنها تضمن استدامة النتائج العلاجية وتحافظ على الصحة النفسية والجسدية للمريض. تشير الدراسات الحديثة إلى أن اتباع خطة متابعة منظمة وبرامج دعم نفسي مستمرة يمكن أن يقلل خطر الانتكاس من 30–40٪ إلى أقل من 15٪ في الحالات المتوسطة.
خطوات عملية للوقاية من الانتكاس
المتابعة الطبية المستمرة: زيارات متابعة نصف شهرية أو شهرية مع الطبيب أو أخصائي العلاج النفسي لمراقبة أي أعراض محتملة.
الدعم النفسي المستمر: جلسات علاج سلوكي معرفي (CBT) أو مجموعات الدعم الجماعية لمواجهة الضغوط النفسية وإدارة الرغبة في العودة للدواء.
تنظيم الروتين اليومي: النوم المنتظم، التغذية الصحية، وممارسة الرياضة لتقليل التوتر والقلق الذي قد يحفز العودة للإدمان.
دعم الأسرة والمحيط الاجتماعي: إشراك الأسرة والأصدقاء في دعم المريض، مراقبة علامات الانتكاس، وتشجيع المشاركة في الأنشطة الاجتماعية.
تجنب المحفزات: الابتعاد عن أي مواقف أو ضغوط قد تحفز الرغبة في العودة لتناول الدواء دون إشراف طبي.
أهمية المتابعة طويلة المدى
متابعة شهرية أو نصف شهرية خلال أول 6–12 شهر بعد العلاج تضمن اكتشاف أي مؤشر على الانتكاس مبكرًا.
استخدام خطط إعادة التأهيل النفسي المستمرة يقلل من خطر الانتكاس النفسي والجسدي بشكل ملحوظ.
الدمج بين الدعم الأسري والعلاج النفسي الفردي والجماعي يزيد من نسب الشفاء المستدامة إلى 80–90٪ في الحالات المتوسطة.
احصائيات انتشار إدمان مضادات الاكتئاب في العالم العربي
حتى الآن لا توجد إحصاءات دقيقة وواسعة النطاق عن إدمان مضادات الاكتئاب مثل دولوكسبرين في العالم العربي، لكن تشير الدراسات إلى أن استخدام هذه الأدوية بدون إشراف طبي يرتبط بزيادة خطر الاعتماد النفسي والجسدي. معدلات الاكتئاب في المنطقة تتراوح بين 8–17٪ من السكان، ما يعني وجود فئة كبيرة من الأشخاص الذين يوصف لهم مضادات الاكتئاب وربما يواجهون خطر الاعتماد عند عدم الالتزام بالإشراف الطبي.
مؤشرات على سوء الاستخدام والإدمان
حوالي 10–15٪ من الأشخاص الذين يستخدمون الأدوية النفسية لفترات طويلة قد يظهر لديهم علامات اعتماد نفسي على الدواء.
نسبة الانتكاس بعد محاولات التوقف الذاتي قد تصل إلى 30–40٪ في الحالات التي لا تتلقى متابعة أو دعم نفسي مستمر.
التدخل المبكر والمتابعة المنظمة تقلل خطر الانتكاس إلى أقل من 15٪، خصوصًا عند دمج العلاج النفسي السلوكي والدعم الأسري.
رغم محدودية البيانات الرسمية، تشير المؤشرات إلى وجود مخاطر متزايدة للإدمان على مضادات الاكتئاب في المنطقة، مما يؤكد أهمية التدخل المبكر والمتابعة الطبية لضمان التعافي الآمن.
الخاتمة
إدمان دولوكسبرين يشكل تحديًا صحيًا نفسيًا وجسديًا يحتاج إلى تدخل طبي متخصص. من خلال البرامج العلاجية الحديثة، التي تشمل إزالة السموم تحت إشراف طبي، العلاج النفسي السلوكي، والدعم الأسري، يمكن تحقيق نسب شفاء تصل إلى 80–85٪ في الحالات المعتدلة.
الالتزام بالعلاج والمتابعة المستمرة بعد التعافي، إلى جانب مراقبة العلامات المبكرة للانتكاس، يعزز فرص التعافي المستدام ويقلل المخاطر الجسدية والنفسية طويلة المدى. الدعم الأسري والمجتمعي يلعب دورًا حاسمًا في تثبيت التعافي ومنع العودة للاستخدام غير الطبي للدواء.
إذا لاحظت أي علامات اعتماد نفسي أو جسدي على دولوكسبرين، من الضروري التواصل مع مركز متخصص فورًا لتصميم برنامج علاجي شخصي وآمن، يضمن إزالة السموم بشكل آمن، معالجة الأعراض النفسية، واستعادة حياة صحية متوازنة. التعافي ممكن، وبدعم متخصص ومتابعة دقيقة، يمكن لكل مريض استعادة صحته النفسية والجسدية بشكل مستدام.
H2: الأسئلة الشائعة حول علاج إدمان دولوكسبرين
دولوكسبرين (Duloxetine) هو دواء من فئة SNRI يُستخدم لعلاج الاكتئاب والقلق وبعض أنواع الألم المزمن. الإدمان يحدث عند استخدامه بشكل مفرط أو خارج الإشراف الطبي، ما يؤدي لاعتماد نفسي وجسدي على الدواء.
تشمل العلامات المبكرة الرغبة المستمرة في تناول الدواء خارج الجرعات المقررة، ظهور أعراض انسحابية عند التوقف، وتغيرات سلوكية مثل العزلة أو تقلب المزاج.
مدة العلاج عادةً تتراوح بين 4–8 أسابيع للبرنامج المكثف، وقد تمتد إلى 3–6 أشهر حسب شدة الاعتماد والحالة الصحية مع متابعة دقيقة.
تشمل الوقاية الالتزام بالمتابعة الطبية المنتظمة، الاستمرار بالعلاج النفسي السلوكي، وتجنب المحفزات النفسية والاجتماعية التي قد تؤدي للعودة للدواء.
نعم، يمكن التعافي الكامل مع برنامج علاجي شامل يشمل إزالة السموم تحت إشراف طبي، دعم نفسي مستمر، ومتابعة دقيقة بعد العلاج لضمان نتائج مستدامة.ما هو دولوكسبرين ولماذا قد يؤدي للإدمان؟
العلامات المبكرة للإدمان على دولوكسبرين؟
كم مدة العلاج اللازمة للتعافي من إدمان دولوكسبرين؟
استراتيجيات الوقاية من الانتكاس بعد التعافي؟
هل يمكن التعافي الكامل من إدمان دولوكسبرين؟